Mỗi thứ Hai, Jennifer Degl dẫn đầu một nhóm đi qua các phòng của phòng chăm sóc đặc biệt dành cho trẻ sơ sinh tại Bệnh viện Trẻ em Maria Fareri ở Valhalla, N.Y. Các tình nguyện viên hỗ trợ cha mẹ của những đứa trẻ được sinh ra sớm và đấu tranh để sống sót.
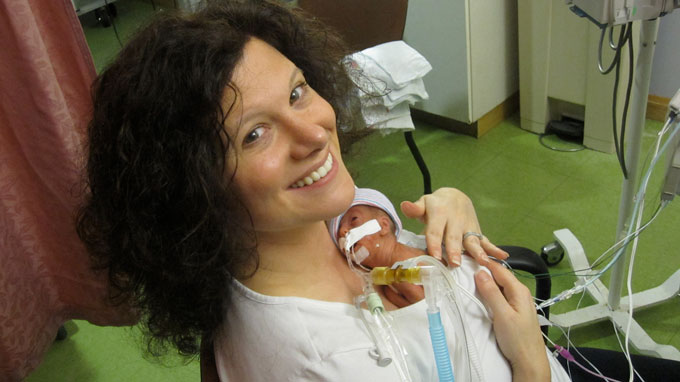
Bảy năm trước, Degl, một giáo viên khoa học trung học ở quận Putnam, là một trong những phụ huynh lo lắng. Con gái của cô, Joy, được sinh ra ở tuần thai 23 tuần, chỉ nặng hơn một pound. Đứa bé đã trải qua bốn tháng đầu tiên của mình trong NICU đó. Degl đã không được phép giữ Joy hoặc thay tã trong một tháng.
Mặc dù đã là mẹ của ba cậu con trai, nhưng Degl hoàn toàn không chuẩn bị cho trải nghiệm này.
Người ta gọi [NICU] là tàu lượn siêu tốc vì một lý do, cô nói. Joy sẽ kiếm được nửa ounce và làm đủ tốt để Degl bắt đầu 45 phút lái xe về nhà để dành thời gian với con trai, chỉ được gọi lại vì em bé bị khó thở và cần ống thở. Đây không phải là một chuyến đi suôn sẻ.
Giống như Joy, khoảng 10 phần trăm trẻ em trên toàn thế giới - ước tính khoảng 15 triệu trẻ sơ sinh - được sinh non, hoặc trước khi thai được 37 tuần mỗi năm. Ở các nước phát triển, việc sống sót sau khi sinh sớm đã trở nên có khả năng hơn, nhờ vào sự chăm sóc y tế chuyên sâu. Theo một nghiên cứu được công bố trên Tạp chí Sản khoa và Phụ khoa Hoa Kỳ năm 2016, hơn 98% trong số những kẻ thù trẻ tuổi nhất đã ủng hộ nó. Sống sót ít có khả năng ở các quốc gia có ít tài nguyên nhất. Trên toàn thế giới, các biến chứng liên quan đến sinh non là nguyên nhân hàng đầu gây tử vong ở trẻ dưới 5 tuổi.
Nhưng sống sót chỉ là bước một. Nhiều kẻ thù phải đối mặt với các vấn đề về hô hấp, nhiễm trùng và các biến chứng khác có thể gây ra vấn đề tốt sau khi trẻ sơ sinh. Trẻ sinh non có thể bị chậm phát triển và có nguy cơ rối loạn học tập cao hơn như rối loạn thiếu tập trung / hiếu động thái quá. Nhiều người đòi hỏi thể chất, lời nói và các loại trị liệu khác vào thời thơ ấu. Tại Hoa Kỳ, các vấn đề sức khỏe liên quan đến sinh non có giá hơn 26 tỷ đô la mỗi năm.
Joy cần vật lý trị liệu, liệu pháp cho ăn và trị liệu nghề nghiệp. Cô vẫn được điều trị bằng giọng nói hai lần một tuần và vì mô sẹo trong phổi từ máy thở của NICU, cô khò khè khi cô cố gắng. Cảm lạnh đơn giản là nguy hiểm - cô ấy bị viêm phổi tám lần.
Trong nhiều thập kỷ, các nhà nghiên cứu và bác sĩ lâm sàng đã tìm cách dự đoán và ngăn ngừa sinh non với ít tiến triển để thể hiện điều đó. Một số người vô cùng bực bội, Chuyên gia sơ sinh Sylvain Chemtob thuộc Trung tâm Bệnh viện Đại học Ste-Justine ở Montreal, người đã làm việc trong lĩnh vực này trong 35 năm. Dự đoán tốt nhất về sinh non là liệu người phụ nữ đã trải qua điều đó trước đây. Các yếu tố nguy cơ khác bao gồm mang bội, có cổ tử cung ngắn và các điều kiện y tế như bệnh tiểu đường hoặc huyết áp cao.
Nhưng khoảng một nửa số sinh non liên quan đến không có yếu tố rủi ro nào được biết đến. Có rất nhiều phòng để cải thiện, ông nói Brice Gaudilliere, một bác sĩ-nhà khoa học tại Đại học Stanford.
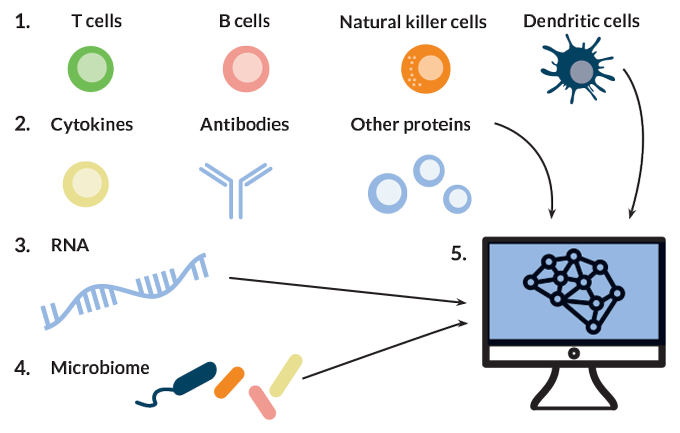
Gaudilliere và những người khác đang tìm kiếm hệ thống miễn dịch của con người để tìm manh mối. Hệ thống miễn dịch rất nhạy cảm với tất cả các loại thay đổi môi trường, anh nói, bao gồm cả dinh dưỡng và căng thẳng của mẹ. Hệ thống miễn dịch có thể là mẫu số chung sinh học cho nhiều yếu tố được biết đến và nghi ngờ góp phần vào chuyển dạ sinh non.

Các gen và protein liên quan đến miễn dịch liên quan đến viêm đã được liên kết với sinh non trong nhiều thập kỷ, nhưng các liên kết như vậy không dẫn đến các xét nghiệm hoặc phương pháp điều trị dự đoán. Nima Aghaeepour, một nhà khoa học về máy học tại Stanford cho biết, một điều cần nói là mối quan hệ giữa viêm và sinh non. Một số thứ khác để hỏi chúng ta sẽ làm gì với thông tin này.
Để thu hẹp khoảng cách này, Gaudilliere và Aghaeepour đang hợp tác để kiểm tra toàn bộ hệ thống miễn dịch - hàng chục loại tế bào, hàng trăm phân tử và hàng ngàn gen. Các nhà nghiên cứu và những người khác đang sử dụng phương pháp miễn dịch hệ thống này để tìm cách dự đoán một phụ nữ có nguy cơ chuyển dạ sớm dựa trên một mẫu máu nhỏ của mình, và sau đó giảm nguy cơ đó.
Một quá trình viêm
Ngay khi phụ nữ mang thai, hệ thống miễn dịch của cô ấy thay đổi. Cơ thể cô giải phóng các hóa chất giữ cho các tế bào miễn dịch tấn công các tế bào phôi phôi như những kẻ xâm lược nước ngoài. Khi bóng đầu của tế bào cấy vào thành tử cung, một lớp mô dày gọi là decidua bắt đầu hình thành giữa mẹ và phôi. Đối với phần còn lại của thai kỳ, các phân tử được giải phóng bởi nhau thai và tử cung, cũng như các tế bào miễn dịch chống viêm như tế bào T điều tiết, giữ cho hệ thống miễn dịch luôn ổn định.
Khi mang thai đủ tháng, ở tuần thứ 37 đến 40, tử cung bằng cách nào đó đã thoát khỏi sự ức chế miễn dịch này, Sam Mesiano, một nhà sinh học sinh sản tại Đại học Case Western Reserve ở Cleveland nói. Các tế bào miễn dịch tràn ngập khu vực và tạo ra một phản ứng dây chuyền cuối cùng kích hoạt tử cung co lại. Viêm cũng làm cho các tế bào giải phóng các enzyme làm hòa tan các màng bao quanh thai nhi, phá vỡ và giải phóng nước ối. Tất cả những điều này được bật lên bởi quá trình viêm này, chanh Mesiano nói. Đây là những gì chúng tôi muốn xảy ra. Tuy nhiên, không phải trước 37 tuần.
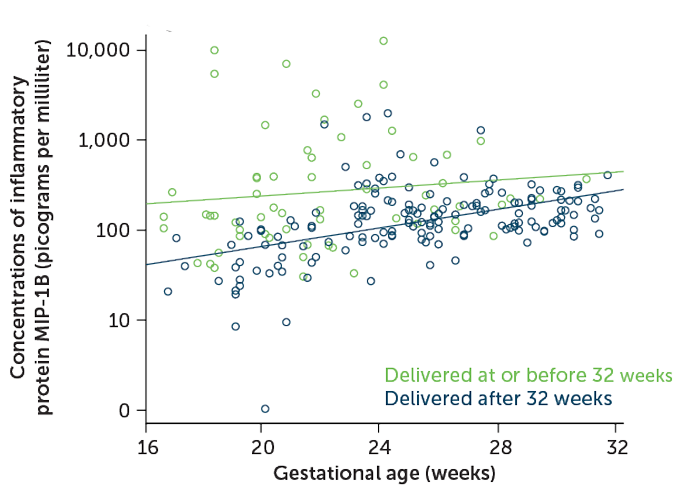
Một số dấu hiệu viêm liên quan đến sinh non khác với những dấu hiệu được tìm thấy trong khi sinh đủ tháng, Nardhy Gomez-Lopez, nhà miễn dịch sinh sản tại Đại học Wayne State ở Detroit cho biết. Chẳng hạn, năm 2017, cô và các đồng nghiệp đã báo cáo trên Tạp chí Miễn dịch Sinh sản Hoa Kỳ rằng một số protein liên quan đến viêm, được gọi là cytokine, có mặt ở mức cao hơn mức bình thường trong nước ối từ một nhóm phụ nữ sinh non. Phụ nữ sinh con càng sớm thì nồng độ cytokine càng cao. Nhiễm trùng, xuất hiện trong ít nhất một phần tư ca sinh non, có thể là nguyên nhân, nhưng mức độ viêm và cytokine cũng tăng lên khi không tìm thấy nhiễm trùng.
Các bác sĩ sản khoa đôi khi đo nồng độ cytokine trong nước ối, nhưng chỉ khi chuyển dạ sinh non đã bắt đầu và nghi ngờ nhiễm trùng. Gomez-Lopez nói rằng các nhà nghiên cứu phải sao lưu và tìm kiếm các dấu hiệu miễn dịch đáng tin cậy có thể phát hiện được trong máu và buộc chúng vào những thay đổi nhìn thấy trong nước ối. Chúng tôi nghĩ rằng bằng cách nghiên cứu phản ứng [miễn dịch] toàn thân ở người mẹ, chúng tôi có thể dự đoán những thay đổi này sớm hơn, cô nói.
Đúc lưới rộng
Một phần của vấn đề phát triển một bài kiểm tra dự đoán là chuyển dạ sinh non chỉ là một điều kiện. Ba mươi năm trước, chuyển dạ sinh non được xem đơn giản là lao động thường xuyên xảy ra sớm, theo bác sĩ chuyên khoa ung thư học Roberto Romero tại Wayne State, người chỉ đạo ngành nghiên cứu về ung thư học của Viện Sức khỏe và Phát triển Con người Quốc gia Eunice Kennedy Shriver, hay còn gọi là NICHD. Mặc dù các nhà khoa học hiện nhận ra rằng sinh học của chuyển dạ sinh non là khác biệt, nhưng họ vẫn phải vật lộn với thực tế rằng nó thay đổi tùy thuộc vào nguyên nhân cơ bản. Các tế bào và các phân tử hoạt động trong quá trình chuyển dạ sinh non do nhiễm trùng, chẳng hạn, khác với các tế bào hoạt động trong chuyển dạ do sự sụt giảm hormone progesterone.
Bởi vì không phải tất cả các nguyên nhân của sinh non đều được biết đến, thật khó để tìm thấy các dấu hiệu sinh học cho từng trường hợp, Romero nói. Một phân tích trên toàn hệ thống có thể giúp ích vì các nhà nghiên cứu không cần phải biết trước về việc tập trung vào gen hoặc protein nào, ông nói. Ví dụ, bằng cách kiểm tra tất cả các gen hoạt động trong tế bào bạch cầu của phụ nữ, hoặc tất cả các protein có trong mẫu máu, các nhà nghiên cứu có thể đánh dấu sự khác biệt trong hệ thống miễn dịch của những phụ nữ sinh non so với những người sinh đủ tháng.
Wayne State và NICHD gần đây đã công bố dữ liệu hoạt động gen từ toàn bộ 150 phụ nữ ở Detroit, 71 người trong số họ sinh non và khuyến khích các nhà nghiên cứu sử dụng dữ liệu để tìm ra những người dự đoán chuyển dạ sinh non, như một phần của sự hợp tác cộng đồng được gọi là thách thức DREAM. Thách thức dự kiến sẽ được hoàn thành vào tháng 1 năm 2020.
Aghaeepour và Gaudilliere đang đưa phương pháp miễn dịch hệ thống tiến thêm một bước, ngoài việc đo lường hoạt động của gen. Các nhóm của họ cũng đang thu thập dữ liệu về các tế bào chứa các gen hoạt động đó, theo dõi sự biến động về số lượng của các tế bào đó, nghiên cứu phân tử nào được tạo ra, mỗi loại tế bào hoạt động như thế nào và những thay đổi đó ảnh hưởng đến các yếu tố miễn dịch khác. Gaudilliere nói, việc tạo một mạng lưới rộng rất quan trọng, bởi vì nếu một loại tế bào miễn dịch phản ứng với thứ gì đó, thì các loại khác cũng có thể liên quan. Ông nói rất ít ý nghĩa khi tập trung vào một hoặc loại tế bào khác, ông nói.
Khi Gaudilliere tham gia Trung tâm nghiên cứu sinh non tháng 3 tại Stanford vào năm 2015, anh nhanh chóng nhận ra rất ít thông tin về các tế bào miễn dịch trong suốt thai kỳ và chuyển dạ. Từ một sự hiểu biết sinh lý cơ bản về ngay cả khi mang thai bình thường, chúng tôi chỉ gãi trên bề mặt, đặc biệt là trong lĩnh vực miễn dịch học, theo ông Gaudilliere. Một trong những điều đầu tiên mà anh và Aghaeepour, người đã tham gia vào năm 2017, đã thực hiện một nghiên cứu để thiết lập hệ thống miễn dịch trông như thế nào trong suốt thai kỳ đủ tháng. Đó là một phần bài tập về nhà của họ, Gaudilliere nói.
Hai người đã tuyển 21 phụ nữ để hiến ba mẫu máu trong suốt quá trình mang thai và phân tích gần 1.000 tính năng của hệ thống miễn dịch của phụ nữ tại mỗi thời điểm. Các tính năng bao gồm các phép đo của 24 loại tế bào miễn dịch, mức độ của các phân tử liên quan đến miễn dịch có trong từng loại tế bào và khả năng phản ứng với các kích thích trong các thí nghiệm trong phòng thí nghiệm.
Kết hợp tất cả lại với nhau, nhóm nghiên cứu đã phát triển một chiếc đồng hồ miễn dịch của thai kỳ - một mô hình toán học liên kết nhiều thông số miễn dịch với khoảng cách của thai kỳ. Mô hình, được báo cáo vào năm 2017 trong Khoa học Miễn dịch Khoa học, đã ước tính chính xác tuổi thai của một bộ 10 thai kỳ mới. Bây giờ nhóm nghiên cứu xem liệu những phụ nữ tiếp tục sinh con sớm khỏi đồng hồ miễn dịch. Với sự giúp đỡ từ các cộng tác viên tại Đại học Chicago, nhóm đang hoàn thiện thuật toán bằng cách kết hợp các thay đổi miễn dịch được tìm thấy trong nhau thai được thu thập sau khi giao hàng.
Making connections
Nhóm Stanford đã cố gắng tăng độ chính xác của đồng hồ bằng cách thêm các lớp dữ liệu từ bên ngoài hệ thống miễn dịch. Chúng tôi đã thiết lập rằng hệ thống miễn dịch thay đổi trong suốt thai kỳ và nó rất có hệ thống, theo ông Aghaeepour. Tuy nhiên, chúng tôi biết rằng hệ thống miễn dịch không hành động cách ly.
Nhóm gần đây đã tích hợp các phép đo miễn dịch của mình với một số nguồn dữ liệu khác từ 17 phụ nữ mang thai: hệ vi khuẩn đường ruột, âm đạo và đường miệng, nồng độ protein trong máu và các phân tử liên quan đến trao đổi chất, cộng với vật liệu di truyền của thai nhi được đưa vào máu của phụ nữ. Một thuật toán học máy cho thấy rằng toàn bộ dữ liệu chính xác hơn rất nhiều trong việc dự đoán tuổi thai so với bất kỳ loại nào. Nghiên cứu, được công bố vào tháng 1 trên Tin sinh học, bao gồm hàng ngàn phép đo.
Agheeapour cho biết họ càng thu thập được nhiều mẫu để dạy thuật toán, chương trình sẽ càng chính xác và càng có thể chỉ ra các nhà nghiên cứu về các yếu tố quan trọng dẫn đến nguy cơ sinh non. Kế hoạch là giảm bớt thử nghiệm để làm cho nó có thể sử dụng được trong các cài đặt giới hạn tài nguyên.
Nhóm Stanford không đơn độc trong nỗ lực kết hợp các loại dữ liệu khác nhau cho một bài kiểm tra. Thay vì tìm đến máu, nhà vi trùng học Jennifer Fettweis của Đại học Khối thịnh vượng Virginia ở Richmond và các đồng nghiệp của cô đang tập hợp các bộ dữ liệu khổng lồ từ phụ nữ mang thai. Các nhà nghiên cứu gần đây đã theo dõi thành phần microbiome và hoạt động của gen vi khuẩn từ tăm bông âm đạo được thu thập trong suốt thai kỳ của 597 phụ nữ. Các nhà nghiên cứu đã kết hợp dữ liệu đó với các phép đo định kỳ về nồng độ cytokine âm đạo của phụ nữ.
Trong một mẫu của hầu hết phụ nữ Mỹ gốc Phi, 90 đã sinh đủ tháng và 45 đã sinh non. Những phụ nữ sinh non có xu hướng có hỗn hợp vi khuẩn đa dạng hơn so với những người sinh đủ tháng, nhóm báo cáo vào tháng 6 trên tạp chí Y học Tự nhiên. Những phụ nữ sinh sớm có lượng Lactobacillus crispatus thấp hơn nhiều và họ mang nhiều loại vi khuẩn khác, chẳng hạn như Lachnospiraceae BVAB1, có liên quan đến mức độ cytokine cao hơn gây ra viêm và thiếu vitamin D - hai yếu tố trước đây liên quan đến viêm nhiễm Sinh. Các nhà nghiên cứu cho rằng những thay đổi về hệ vi sinh vật có thể là một yếu tố dự báo hữu ích về nguy cơ chuyển dạ sinh non. Nhưng bởi vì mọi người, microbiome thay đổi theo địa lý và chế độ ăn uống, trong số những thứ khác, không một hồ sơ microbiome nào sẽ được dự đoán cho tất cả mọi người.











0 Comments:
Đăng nhận xét